ستون فقرات کمری، ساختار و کاربردهای بالینی
ستون فقرات کمری (که محل اصلی بروز کمردرد است) از 5 مهره تشکیل شده و جایی است که بیشترین وزن تنه فوقانی را تحمل میکند. فاصلۀ بین مهرهها را دیسکهای بین مهرهای پر میکنند. دیسکها ساختارهایی برای جذب شوکهای وارده به ستون فقرات هستند تا در حین حرکات از مهرهها محافظت کنند. لیگامانها مهرهها را کنار هم نگهداشته و تاندونها نیز عضلات را به استخوانها متصل میکنند.
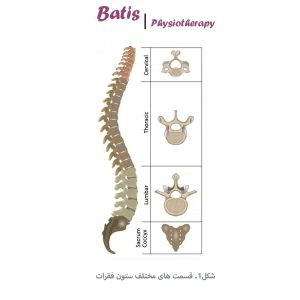
ستون فقرات از جمجمه تا دنبالچه (کوکسیکس) کشیده شده و شامل قسمتهای گردنی (Cervical)، پشتی (Thoracic)، کمری (Lumbar) و خاجی (Sacral) است. فقرات کمری شامل 5 مهره است که به شکل L1 تا L5 نامگذاری میشوند. این مهرهها به خاطر شکل گوهای و مدل قرارگیریشان حالت لوردوز به ستون فقرات کمری دادهاند.
وجود دیسکهای بین مهرهای به فقرات تحرک داده و مهرهها را قادر میکنند تا نسبت به همدیگر حرکت کنند. حرکات معمولا در سه جهت اتفاق میافتند؛ یعنی خم شدن به جلو و عقب (فلکشن و اکستنشن)، خم شدن به راست و چپ (لترال فلکشن به راست و چپ) و چرخش به راست و چپ (روتیشن به راست و چپ). دیسکها همراه با لامینا، پدیکل و زوائد مفصلی؛ فضایی را ایجاد میکنند که از آن اعصاب نخاعی خارج میشوند (اینترورتبرال فورامن).
ساختار فقرات کمری ترکیب بسیار پیچیدهای دارد. طوری که مهرههای استخوانی در تعامل با کپسولها، لیگامانها و عضلات کوچک و بزرگ و رشتههای عصبی غنی باید عملکرد مناسبی پیدا کنند. ضمن اینکه ارتباطات احشائی نیز در این ناحیه از فقرات به شکل جدیتری دیده میشود.
مهره (Vertebrae)
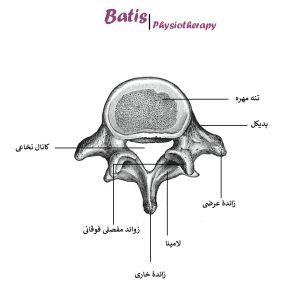
مهرههای کمری چند ویژگی منحصر به فرد دارند که آنها را از مهرههای دیگر (مثلاً گردن) متمایز میکند:
▪ تنۀ استخوانی بزرگ
▪ زوائد خاری کوتاه و کلفت (نسبت به اندازه تنه مهره و سایر زوائد)
▪ جهتگیری عمودی سطوح مفصلی فاست
▪ ویژگی دیگر مفاصل فاست در این ناحیه حالت انحنادار بودن آنهاست که فقط در فقرات کمری دیده میشود.
▪ برجستگی کوچکی در قسمت خلفی زوائد مفصلی فوقانی برای اتصالات عضلانی وجود دارند. تحت عنوان برجستگی مامیلاری (Mammillary Process)
▪ آخرین مهرۀ کمری (L5) بزرگترین تنۀ مهرهای را در فقرات کمری دارد. ارتفاع دیوارۀ آن در جلو بیشتر از پشت مهره است. این اختلاف باعث ایجاد زاویۀ لومبوساکرال میگردد.
مفاصل فاست (Facet joints)
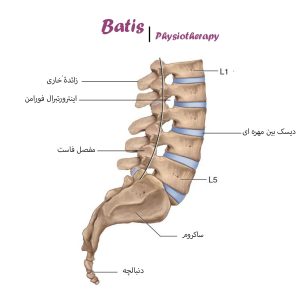
در قسمت پشتی هر مهره یکسری سطوح مفصلی برای مفصل شدن با مهرههای بالایی و پایینی وجود دارند. به مفاصلی که بین این سطوح مفصلی ایجاد میشوند اصطلاحاً مفاصل آپوفیزیال یا فاست گفته میشود. این مفاصل از نوع سینویال بوده و مثل هر مفصل سینوویال دیگر احتمال تخریب و آرتروز دارد.
برعکس دیسکهای بین مهرهای این مفاصل در حالت طبیعی هیچ وزنی تحمل نمیکنند. در صورت تخریب دیسکها و کاهش ارتفاع آنها، ممکن است مفاصل فاست نیرویهای فشاری زیادی متحمل شده و خود دچار تغییرات تخریبی شوند. که عموماً تحت عنوان اسپوندیلوآرتروزیس شناخته میشود. عملکرد اصلی این مفاصل هدایت حرکات کمر و تنظیم مهرهها حین خم شدن به جلو – عقب و طرفین میباشد. به دلیل جهتگیری این مفاصل مقدار چرخش در فقرات کمری هرچند صفر نیست. اما به میزان بسیار کمی اتفاق میافتد.
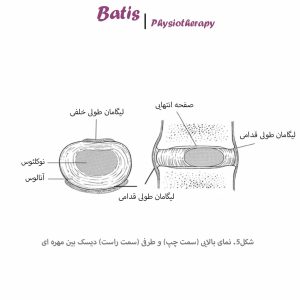
دیسکهای بینمهرهای (Intervertebral Discs)
دو مهرۀ مجاور از طریق دیسک بین مهرهای به همدیگر اتصال پیدا میکنند. قسمتی از دیسک که به مهرهها اتصال دارد اصطلاحاً صفحه انتهایی (End-plate) خوانده میشود و ساختاری متراکمتر از جنس خود دیسک دارند. دیسکها یک هسته مرکزی و آبدار به نام نوکلئوس (nucleus pulposus) و یک دیوارۀ سفت و الاستیک به نام آنولوس (annulus fibrosus) دارند. مرز بین قسمت مرکزی و حاشیهای بیشتر در سنین جوانی قابل تشخیص است. با افزایش سن این دو بخش در هم ادغام میشوند و جنس همگنتری پیدا میکنند.
به همین دلیل در سنین بالاتر از 70 سال بیرون زدگی دیسک به ندرت ممکن است اتفاق بیافتد و عموماً در سنین کمتر دیده میشود. به عنوان یک نکته بالینی باید بدانیم که اگرچه قسمتهای مختلف دیسک ساختارهای متفاوتی دارند. اما باید همۀ این قسمتها را به عنوان یک واحد در نظر گرفت. طوری که اگر یک قسمت از این سه قسمت مشکلی داشته باشد، عملکرد کل دیسک با اختلال روبهرو خواهد شد.
• صفحات انتهایی (Endplate)
انتهاهای بالایی و پایینی دیسکها را ساختارهای غضروفی سفتی تحت عنوان صفحات انتهایی تشکیل میدهند (ضخامت این صفحات چیزی بین 1-0.6 میلیمتر است). این صفحات به انتشار مواد غذایی اجازه داده و نقش مهمی در تغذیه دیسک ایفا میکنند. صفحه انتهایی هیالینی همچنین آخرین بخشی از دیسک است که دچار تخریب میشود.
• آنولوس فیبروزوس (Annulus Fibrosus)
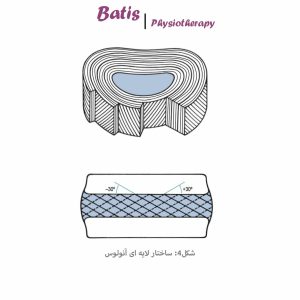
آنولوس از حدود 25-15 لایۀ هم مرکز تشکیل شده است که جهتگیری فیبرها در هرلایه با هم موازی بوده و با بدنۀ مهره زاویۀ 30 درجه میسازد. از آنجایی که جهت هر لایه با لایه مجاور خود برعکس است، دو لایه مجاور هم زاویۀ حدود 120 درجه دارند. این نحوۀ قرارگیری لایههای مختلف آنولوس نسبت به هم، باعث مقاومت دیسک نسبت به نیروهای برشی شده و آن را در برابر آسیبهای چرخشی کمک میکند.
آخرین لایۀ آنولوس مستقیماً به نوار کناری مهرهها (استخوان) متصل میشوند و از این رو به آنها بخش لیگامانی آنالوس هم گفته میشود. لایههای داخلیتر به صفحات انتهایی اتصال دارند و تحت عنوان قسمت کپسولار آنولوس شناخته میشوند.
• نوکلئوس (Nucleus Pulposus)
این بخش دیسک از یک ماده ژلاتینی تشکیل شده است؛ شبکهای از پروتئینها که در یک زمینۀ موکوپروتئینی شناور هستند. مادۀ زمینهای هم ترکیبی است از آب و موکوپلیساکارید. از آنجایی که قسمت قدامی (جلویی) تنۀ مهره سریعتر از قسمت خلفی (پشتی) آن رشد میکند، باعث قرارگیری نوکلئوس کمی به سمت عقبتر میشود.
بنابراین قسمت قدامی آنولوس ضخیمتر و قویتر بوده و این توانایی بهتری به بخش قدامی برای جلوگیری از جابجایی هستۀ دیسک به سمت قدام میدهد. یکی از علتهایی که باعث میشود دیسکها عمدتاً از قسمت خلفی بیرون زدگی پیدا کنند (یعنی جایی که اعصاب قرار دارند) همین موضوع است.
• عملکرد دیسک بین مهرهای
نقش اصلی دیسکهای بین مهرهای متصل کردن مهرهها به همدیگر و اجازه دادن به حرکت بین آنهاست. از دیگر عملکردهایی که این ساختارها دارند میتوان به: جذب شوک، توزیع فشار، جدا کردن یا ایجاد فاصله بین فاستها برای حفظ فضایی جهت عبور اعصاب نخاعی (سوراخهای بین مهرهای) اشاره کرد.
• نواحی ضعیف دیسکهای بین مهرهای
برخی ویژگیهای ساختاری، بیوشیمی و بیومکانیکال باعث میشوند تا دیسکها در قسمت خلفی خطر آسیب بیشتری داشته باشند.
– قسمت خلفی آنولوس نازکتر و ضعیفتر از قسمت قدامی است.
– چون ناحیهای که از آن انتشار صورت میگیرد (برای تغذیۀ آنولوس)، در قسمت خلفی کمتر از قسمت قدامی دیسکها است، قسمتهای پشتی آنولوس مواد غذایی کمتری دریافت میکند.
– لیگامان طولی خلفی (که درست در خلف دیسکها قرار گرفته است) ضعیفتر از لیگامان طولی قدامی (در قدام دیسک) بوده و بنابراین حمایت کمتری ایجاد میکند.
– بخاطر جهتگیری مکانیکال خاص آنولوس، استرینهای کششی مماسی در قسمت خلفی آنولوس، چهار تا پنج برابر بیشتر از نیروی اعمالی خارجی است.
این موارد علت ضعف دیسکها در قسمت خلفی را توضیح داده و مشخص میکند که چرا دیسکها عموماً از قسمت خلفی دچار پارگی یا بیرونزدگی میشوند. متاسفانه بخش عمدۀ گیرندههای درد درست کمی عقبتر از دیسکها قرار گرفتهاند و این موضوع شاید یکی از علتهای شیوع بالای کمردرد و دردهای سیاتیک را توضیح دهد.
لیگامانها (Ligaments)
• لیگامان طولی قدامی (Anterior Longitudinal Ligament)
لیگامان عریض و ضخیم طولی قدامی از قدام اکسیپود (قسمت پایین جمجمه) منشاء گرفته و در قسمت بالایی و جلوی ساکروم به پایان میرسد. این لیگامان فیبرهایی با طولهای مختلف دارد؛ بخشی از آن از 5-4 مهره عبور کرده و تعدادی نیز کوتاه بوده و بین دو مهرۀ مجاور و از جلوی دیسک بین آنها کشیده شده است.
• لیگامان طولی خلفی (Posterior Longitudinal Ligament)
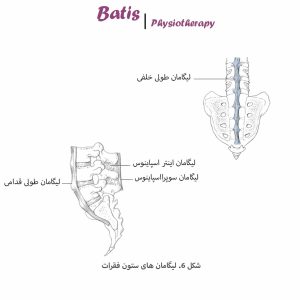
لیگامان طولی خلفی از همتای قدامی خود نازکتر و ضعیفتر میباشد؛ 1.4 سانتیمتر عرض (در مقایسه با 2 سانتیمتر) و 1.3 میلیمتر ضخامت (در مقایسه با 2 میلیمتر). لیگامان طولی خلفی زمانی که از مهرهها عبور میکند باریکتر شده و وقتی به دیسکهای بین مهرهای میرسد کمی توسعه پیدا میکند، این موضوع باعث شده تا لیگامان ظاهر داندانهای داشته باشد. اگرچه لیگامان طولی خلفی باریک است، اما نقش مهمی در حفاظت از دیسک در قسمت خلفی دارد. مقاومت این لیگامان نقش بسیار مهمی در ممانعت از جابجایی به سمت عقب دیسک و بیرونزدگی آن دارد.
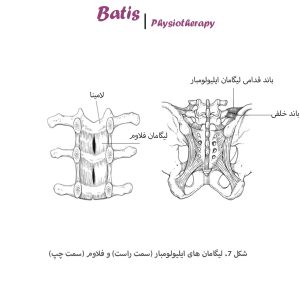
• لیگامان فلاوم (Ligamentum Flavum)
این لیگامان دو لامینای مجاور را به هم وصل کرده و خاصیت الاستیک بسیار بالایی دارد (با ظرفیت الاستیک حدود 80 درصد). لیگامان فلاوم از طرفین تا کپسول قدامی مفاصل فاست و در ادامه تا پدیکل کشیده میشود. این بخش لیگامان قسمتی از حلقۀ کانال نخاعی و فرورفتگی جانبی (Lateral recess) را میسازد.
• لیگامان اینتراسپاینوس یا بین خاری (Interspinous Ligament)
این لیگامان بین دو زائدۀ خاری مجاور هم کشیده شده است. برخلاف لیگامانهای طولی، این لیگامانها به شکل پیوسته نبوده و هر سگمانی (دومهرۀ مجاور هم) لیگامان جداگانه دارد. ساختار این لیگامان از یک بافت شلتری تشکیل شده که از قسمت بالا و عقب به سمت پایین و جلو کشیده میشوند. جهتگیری مایل این لیگامان اجازۀ حرکت بیشتری به مهرهها میدهند، در مقایسه با اینکه اگر جهتگیری عمودی داشتند. لیگامان اینتراسپاینوس حالتی دولایهای دارد که به آن اجازه میدهد حین خم شدن به عقب (اکستنشن)، بین زوائد خاری گیر نکرده و به طرفین برجستگی پیدا کند.
• لیگامان سوپرااسپاینوس (Supraspinous ligament)
لیگامان سوپرااسپاینوس لیگامان پهن، ضخیم و طناب مانندی است، که نوک زوائد خاری را به هم متصل کرده و با اتصالات عضلات لومبودورسال یکی میشود. نقش این لیگامان را در ثبات ستون فقرات نباید نادیده گرفت. این لیگامان بازوی گشتاوری بزرگی داشته و اتصالات مستقیمی به فاشیای توراکولومبار دارد. زمانی که خم میشوید این لیگامان بیشترین مقاومت را در برابر حرکت مهرهها از خود نشان میدهد.
• لیگامان اینترترنسورس (Intertransverse Ligaments)
این لیگامان ساختار غشائی نازکی است که زوائد عرضی مهرههای مجاور را به همدیگر متصل میکند. ضمن اینکه اتصالات بسیار نزدیکی با عضلات عمقی کمر ایجاد میکنند.
• لیگامانهای ایلیولومبار (Iliolumbar Ligaments)
لیگامانهای ایلیولومبار در ارتباط با پوسچر ایستاده هستند. این لیگامانها در حین تولد وجود نداشته و به تدریج در دهۀ اول زندگی از اپیمیزیوم عضله کوآدراتوس لومبارم ایجاد میشوند؛ طوری که در دهۀ دوم زندگی به شکل کامل میتوان آنها را تمایز داد. لیگامان یک بخش قدامی و یک بخش خلفی دارد که بخش قدامی اصلیترین باند آن را تشکیل میدهد.
ثبات ستون فقرات کمری به میزان زیادی وابسته به عضلات این ناحیه است. عضلات پشت را با توجه عملکردی که دارند میتوان در چهار دسته قرار داد: فلکسور (خم کننده به جلو)، اکستانسور (خم کننده به عقب)، لترال فلکسور (خم کننده به طرفین) و روتیتور (چرخاننده).
• اکستانسور (خم کننده به عقب)
عضلات اکستانسور حداقل در سه لایه قرار دارند:
– لایۀ سطحی که تحت عنوان عضلات ارکتور اسپاین شناخته میشوند.
– لایۀ میانی که شامل عضلات مولتیفیدوس هستند. این عضلات از زائدۀ خاری یک مهره تا لامینای دو یا سه مهرۀ پایینتر کشیده میشوند.
– عضلات ریزی که بین دو مهره کشیده میشوند و علاوه بر نقش اکستانسوری، عملکرد چرخشی و لترال فلکسوری هم دارند. این عضلات غنی از گیرندههای عصبی هستند و از آنها به عنوان سنسورهای کنترلی ستون فقرات هم عنوان میشود.
• فلکسور (خم کننده به جلو)
– عضلات عمقی مثل پسواس ماژور، پسواس مینور و ایلیاکوس
– عضلات سطحی مثل عضلات دیوارۀ شکمی
• عضلات لترال فلکسور و روتیتور
– عضلات مایل داخلی و خارجی دیوارۀ شکمی، عضلات اینترترنسورس و عضلات کوآدراتوس لومباروم
ریشههای عصبی
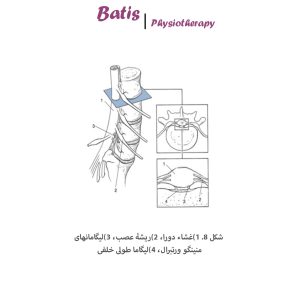
ریشههای عصبی از طریق فضاهایی که بین مهرههای مجاور هم ایجاد شدهاند (اینترورتبرال فورامن) از کانال نخاعی خارج میشوند. هر ریشه شامل رشتههای عصبی و غلافی است که به دور آن کشیده شده است. هر کدام از ریشههای عصبی نقش بخصوصی ایفا میکند به همین دلیل با توجه به علائم بیمار تا حدودی میتوان به درگیری ریشۀ مربوطه پی برد. اگر فشار ملایمی روی اعصاب نخاعی باشد با اعمال فشار روی غلاف دور عصب و ایجاد التهاب موجب ایجاد درد در اطراف ستون فقرات خواهد شد. اما اگر فشار اعمال شده به عصب بیشتر شود شاهد بروز علائم عصبی مثل مور مور شدن یا سوزن سوزن شدن دستها و پاها خواهیم بود.
متن آناتومی ستون فقرات کمری با تلاش همکاران ما در کلینیک تخصصی فیزیوتراپی باتیس جمع آوری و نوشته شده است. امیدواریم این اطلاعات برای شما مفید بوده و از آن استفاده کرده باشید. ما تمام تلاش خودمان را برای ساده سازی متن کردیم، با این وجود برای فهم بهتر موضوع شاید نیاز باشد تا چندین بار مطلب خوانده شود. دقت داشته باشید که این اطلاعات صرفاً برای فهم بهتر ما از ساختار کمر و مشکلات آن میباشد؛ در صورت داشتن هرگونه درد یا علامتی در ستون فقرات، حتما به مراکز تخصصی مراجعه کرده و درمان خود را زیر نظر یک متخصص دنبال کنید.



هیچ دیدگاهی ثبت نشده